Articulația șoldului este cea mai mare articulație din corpul uman. În fiecare zi, face mii de mișcări în timp ce merge, alergă, urcă scările și face exerciții fizice. Sarcinile constante, procesele inflamatorii, leziunile și bolile pot provoca coxalgie - durere în articulația șoldului. Este necesar să se stabilească cauza apariției sale cât mai curând posibil pentru a evita limitarea mobilității și a dizabilității.
Clasificarea senzațiilor dureroase
În timpul unei vizite la medic, este necesar să se descrie în detaliu natura durerii: gradul de severitate, intensitate, frecvență - acuratețea diagnosticului depinde de aceasta. În funcție de natura durerii, aceasta poate fi:
- Picant.În acest caz, durerea este intensă, chiar insuportabilă. Poate apărea brusc și, de asemenea, poate dispărea brusc. De regulă, un pacient cu durere acută poate indica destul de precis zona de localizare a acesteia. Durerea acută poate radia, răspândindu-se în zonele cele mai apropiate de sursa patologiei.
- Dureri.Durerea nu este atât de intensă, uneori poate fi resimțită ca un disconfort și nu are o localizare exactă. Durerea dureroasă se poate intensifica în timpul mișcării sau după exercițiu și poate dispărea pentru un timp.
- Cronic.Această categorie include de obicei durerea care apare cu o regularitate diferită pentru mai mult de șase luni. Durerea cronică este în general cea mai dificil de tratat.
Posibile surse de durere
Principalele cauze ale durerii în articulația șoldului sunt:
- leziuni,
- boli infecțioase,
- procese inflamatorii,
- modificări degenerative ale țesutului,
- patologii ale dezvoltării sistemului musculo-scheletic.
Leziuni
Cu afectarea traumatică a articulației șoldului și femurului, durerea apare imediat, însoțită de roșeață și umflare a țesutului, mobilitate limitată a membrului și formarea de hematoame extinse. În funcție de severitatea leziunii, durerea poate fi mai mult sau mai puțin intensă.
Dacă loviți sau cădeți pe o parte, pot apărea vânătăi ale țesuturilor moi. Se caracterizează prin formarea de hematoame, durerea la locul leziunii se intensifică la palpare. Spre deosebire de luxație și fractură, cu o vânătaie nu există nicio restricție în mobilitatea piciorului rănit, nu există deformări vizibile vizual, iar membrul își păstrează complet funcțiile.
Dislocarea articulației șoldului la o persoană sănătoasă poate apărea numai sub un impact fizic foarte puternic, de exemplu, la căderea de la o înălțime mare sau într-un accident de mașină.
Membrul ia o pozitie de rotatie fortata, cel mai adesea spre interior, mai rar spre exterior. Durerea este intensă, însoțită de umflături, amorțeală (dacă nervii sunt afectați), victima nu poate mișca membrul rănit.
Fractură de col femural
Cauza durerii la nivelul articulației șoldului poate fi o încălcare a integrității colului femural - o leziune care afectează mai ales femeile în vârstă care au depășit pragul de 60 de ani. Modificările hormonale și legate de vârstă din organism după menopauză accelerează procesul de leșiere a calciului, făcând oasele fragile și casante chiar și cu expunerea minoră. O cădere, o vânătaie sau chiar o mișcare neglijentă poate duce la o fractură a femurului în locul său cel mai subțire, unde diafiza se conectează la capul înglobat în articulația șoldului.
Simptomele unei fracturi de șold sunt:
- durere în zona pelviană, care iradiază în zona inghinală și în partea inferioară a spatelui, agravată prin lovirea călcâiului;
- scurtarea piciorului rănit;
- mobilitate limitată, incapacitatea de a se sprijini pe piciorul rănit;
- poziția de rotație spre exterior a membrului;
- sindromul „călcâiului blocat" – incapacitatea de a ridica piciorul drept de la suprafață dintr-o poziție culcat.
O fractură a colului femural poate fi afectată - în acest caz, fragmentele osoase se înfundă unele în altele. În acest caz, funcțiile membrului pot fi păstrate parțial sau chiar în totalitate, dar atunci când fragmentele sunt zdrobite, vor apărea în totalitate semne de vătămare. O astfel de vătămare necesită intervenție imediată, așa că dacă bănuiți o fractură, ar trebui să solicitați ajutor medical cât mai curând posibil.
Procese inflamatorii
Una dintre principalele cauze ale coxalgiei sunt procesele inflamatorii din țesuturile articulației sau din împrejurimile acesteia.
Artrita este inflamația țesutului cartilajului articulației. Cauzele pot fi infecții, leziuni cronice, tulburări metabolice, stres excesiv, boli sistemice ale țesutului conjunctiv. Simptomele bolii, pe lângă durerea, care se intensifică după efort sau noaptea, sunt roșeața și umflarea țesuturilor din zona articulației afectate, creșterea locală a temperaturii și mobilitatea limitată a piciorului.
Artrita reumatoidă este o boală sistemică a țesutului conjunctiv de natură autoimună. Femeile sunt mai susceptibile la boală. Afectează atât articulațiile mici, cât și cele mari, cel mai adesea pe cele pereche. Simptome caracteristice ale artritei reumatoide:
- dureri la nivelul articulațiilor, care se agravează noaptea și se diminuează după mișcare;
- formarea de compactări subcutanate în zona articulației afectate, așa-numiții noduli reumatici;
- roșeață, umflare și creștere locală a temperaturii în articulațiile afectate.
Bursita este un proces inflamator care se dezvoltă în bursa sinovială a articulației, însoțit de o acumulare patologică de lichid exudativ în țesuturile articulației. Principalele cauze ale dezvoltării bolii sunt considerate a fi rănile, activitatea fizică excesivă, infecțiile și complicațiile artritei de diferite etiologii. Durerea din bursită apare adânc în interior, răspândindu-se la suprafața exterioară.
Spondilita anchilozantă este o boală idiopatică, adică cauzele exacte ale apariției acesteia în majoritatea cazurilor nu pot fi stabilite. Există o presupunere că patologia este determinată genetic, iar predispoziția ereditară joacă un rol important în dezvoltarea sa.
Cel mai adesea, manifestarea bolii are loc la vârsta de 20-30 de ani, primele sale simptome sunt durerea în partea inferioară a spatelui, șolduri și fese, agravare noaptea, rigiditate, anchiloză cu dezvoltare rapidă - imobilitatea articulațiilor. În etapele ulterioare, dacă este lăsată netratată, boala provoacă deformări severe ale țesutului articular, ducând la dizabilitate profundă.
Modificări degenerative ale țesutului
Coxartroza sau osteoartrita articulațiilor șoldului - o modificare degenerativă a țesutului cartilajului - este o cauză frecventă a coxalgiei la persoanele cu vârsta peste 40-45 de ani. Boala este cronică și progresivă. Cauzele dezvoltării sale sunt considerate a fi leziunile cronice, predispoziția ereditară, modificările legate de vârstă și bolile inflamatorii concomitente ale articulațiilor. La tineri, dezvoltarea coxartrozei se poate datora displaziei congenitale a articulației șoldului.
Simptomele patologiei:
- durere în zona inghinală, spate inferioară, fese, coapsă, crescând cu mișcarea și diminuând în repaus;
- slabiciune musculara;
- claudicație intermitentă, mers „de rață" cu afectare articulară bilaterală;
- disfuncție a membrului, dificultăți de abducție, adducție, rotație.
Boli infecțioase
Artrita infecțioasă, care este, de asemenea, o cauză frecventă a coxalgiei, se poate dezvolta ca urmare a pătrunderii microorganismelor patogene în țesutul articular de la un focar îndepărtat al unei infecții virale sau bacteriene prin fluxul sanguin. Poate fi cauzată de streptococi, stafilococi, bacili Pseudomonas aeruginosa și tuberculoză, spirochete pallidum, virus gripal și alți agenți.
În cazul artritei infecțioase, durerile articulare sunt însoțite de roșeață și umflarea țesuturilor înconjurătoare, precum și de simptome generale - febră, stare de rău și slăbiciune.
Alte motive
Pe lângă leziuni, inflamații și infecții, durerea în articulația șoldului poate fi cauzată de:
- Tulburări de inervație.Inflamația și rădăcinile nervoase ciupite, în special nervul sciatic, pot provoca dureri în șold, triunghi inghinal și fese.
- Formarea de neoplasme, inclusiv cele maligne, în țesuturile articulației și în împrejurimile acesteia.
- Necroza aseptică a capului femural.Circulația cronică deficitară în țesuturi provoacă modificări degenerative ale cartilajului și țesutului osos și poate duce la distrugerea totală a structurilor osoase.
- Epifizioliza juvenilă.Durerea cronică în articulația șoldului la copii și adolescenți poate fi cauzată de dezvoltarea epifiziolizei, o deplasare patologică a capului femural cauzată de tulburări hormonale din organism. Băieții sunt mai sensibili la boală, dar în cazuri rare este diagnosticată și la fete. De regulă, patologia este însoțită de întârzieri în dezvoltarea sexuală și tulburări endocrine.
Durerea la nivelul articulațiilor șoldului este o apariție frecventă la femeile din trimestrul 3 de sarcină. Cauzele coxalgiei la femeile gravide:
- o creștere a greutății corporale și o schimbare a centrului de greutate, redistribuirea sarcinii asupra sistemului musculo-scheletic;
- modificări hormonale naturale: cu puțin timp înainte de a naște, corpul unei femei începe să producă un hormon care relaxează ligamentele;
- presiunea uterului mărit asupra vaselor și nervilor mari, perturbarea inervației și a circulației sângelui în organele pelvine și extremitățile inferioare;
- deficit de calciu în corpul viitoarei mame.
Dacă durerea din timpul sarcinii a fost cauzată de factorii de mai sus, la câteva săptămâni după naștere acestea ar trebui să dispară fără urmă. Dacă, la o lună de la nașterea copilului, durerea este încă prezentă, ar trebui să consultați un medic.
Simptome alarmante
Durerea în articulația șoldului este un simptom alarmant, care este un motiv obligatoriu pentru o vizită la medic. Cu cât este identificată mai devreme cauza coxalgiei, cu atât este mai mare probabilitatea unei vindecări complete. Cu toate acestea, există cazuri în care solicitarea de asistență medicală ar trebui să fie imediată:
- durerea în zona articulației apare după o cădere, lovitură, vânătăi sau orice altă rănire, în timp ce mobilitatea membrului este afectată;
- țesuturile din jurul articulației sunt roșii și umflate, iar temperatura generală a corpului crește la niveluri febrile (38 și peste);
- sunt probleme cu defecarea si urinarea.
Diagnosticare
Primul pas pentru a determina cauza durerii de șold este să consultați un medic. Chirurgul sau ortopedul va colecta anamneza, va afla natura durerii, frecvența și gradul manifestării acesteia și, de asemenea, va examina pacientul pentru a evalua mobilitatea articulației și starea țesuturilor din jurul acesteia. Pentru a face un diagnostic precis, pot fi prescrise metode de diagnostic de laborator și instrumentale:
- analize de sânge generale, biochimice, serologice, imunologice;
- radiografie a oaselor pelvine, coapselor, articulațiilor șoldului;
- examinarea cu ultrasunete a țesuturilor articulației și a țesuturilor din jurul acesteia;
- RMN și tomografie computerizată pentru a obține o imagine tridimensională precisă a zonei afectate;
- endoscopia articulației folosind o sondă introdusă în cavitatea acesteia;
- puncție pentru a studia efuziunea - lichid patologic care se acumulează în capsulele articulare;
- biopsie tisulară.
Metode de tratament
Tratamentele pentru afecțiunile care provoacă dureri de șold depind de cauza de bază. În cazurile în care durerea a fost cauzată de vătămare, principala metodă conservatoare de tratament va fi imobilizarea articulațiilor; în unele cazuri poate fi necesară o intervenție chirurgicală. Dacă durerea este de natură inflamatorie, se pot prescrie medicamente antiinflamatoare nesteroidiene sau hormonale; Pentru bolile infecțioase generale, va fi necesară terapie cu antibiotice sau medicamente antivirale.
Sindromul de durere, indiferent de cauza apariției sale, este ameliorat prin administrarea de analgezice sau blocaje injectabile.
Imobilizare
Imobilizarea este prescrisă cel mai adesea pentru leziunile articulare. Pentru fixare pot fi folosite bandaje strânse, atele de ipsos sau orteze din plastic.
Terapie medicamentoasă
În funcție de cauza coxalgiei, pot fi prescrise următoarele:
- medicamente antiinflamatoare nesteroidiene sau glucocorticoizi pentru ameliorarea proceselor inflamatorii;
- condroprotectori pentru a încetini modificările degenerative ale țesuturilor articulare;
- antibiotice și medicamente antivirale în caz de artrită de natură infecțioasă;
- relaxante musculare pentru a reduce spasmele musculare.
Proceduri fizioterapeutice
În etapa de reabilitare după leziuni, precum și în perioada de remisie a bolilor, următoarele metode de fizioterapie sunt utilizate pentru a restabili mobilitatea articulațiilor, a îmbunătăți circulația sângelui și a restabili funcția membrelor:
- fizioterapie,
- masaj,
- magnetoterapie,
- balneoterapie,
- terapie cu laser,
- încălzire UHF,
- hirudoterapia.
Endoprotetice
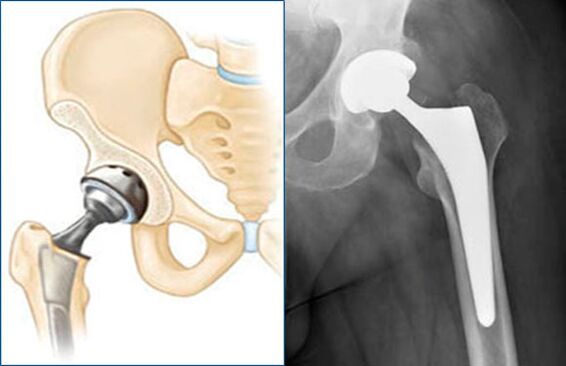
În unele cazuri, tratamentul conservator al durerii în articulația șoldului poate fi ineficient. Necroza aseptică, coxartroza în stadiu tardiv, fractura colului femural la persoanele în vârstă sunt indicații directe pentru operația de endoproteză - înlocuirea capului și a acetabulului articulației șoldului cu o proteză din materiale inerte chimic și biologic.
Operația vă permite să scurtați procesul de reabilitare și să readuceți pacientul la mișcare completă.
Prevenirea coxalgiei
Un set de măsuri preventive va ajuta la prevenirea apariției durerii la nivelul articulațiilor șoldului, inclusiv:
- activitate fizică regulată fezabilă pentru întărirea mușchilor și ligamentelor;
- alimentație hrănitoare și echilibrată;
- controlul greutății corporale, deoarece supraponderalitatea și obezitatea creează un stres suplimentar asupra sistemului musculo-scheletic;
- evitarea rănilor și a activității fizice excesive;
- respingerea obiceiurilor proaste;
- tratamentul oportun și adecvat al bolilor inflamatorii și infecțioase;
- examinări periodice preventive cu un medic.






















